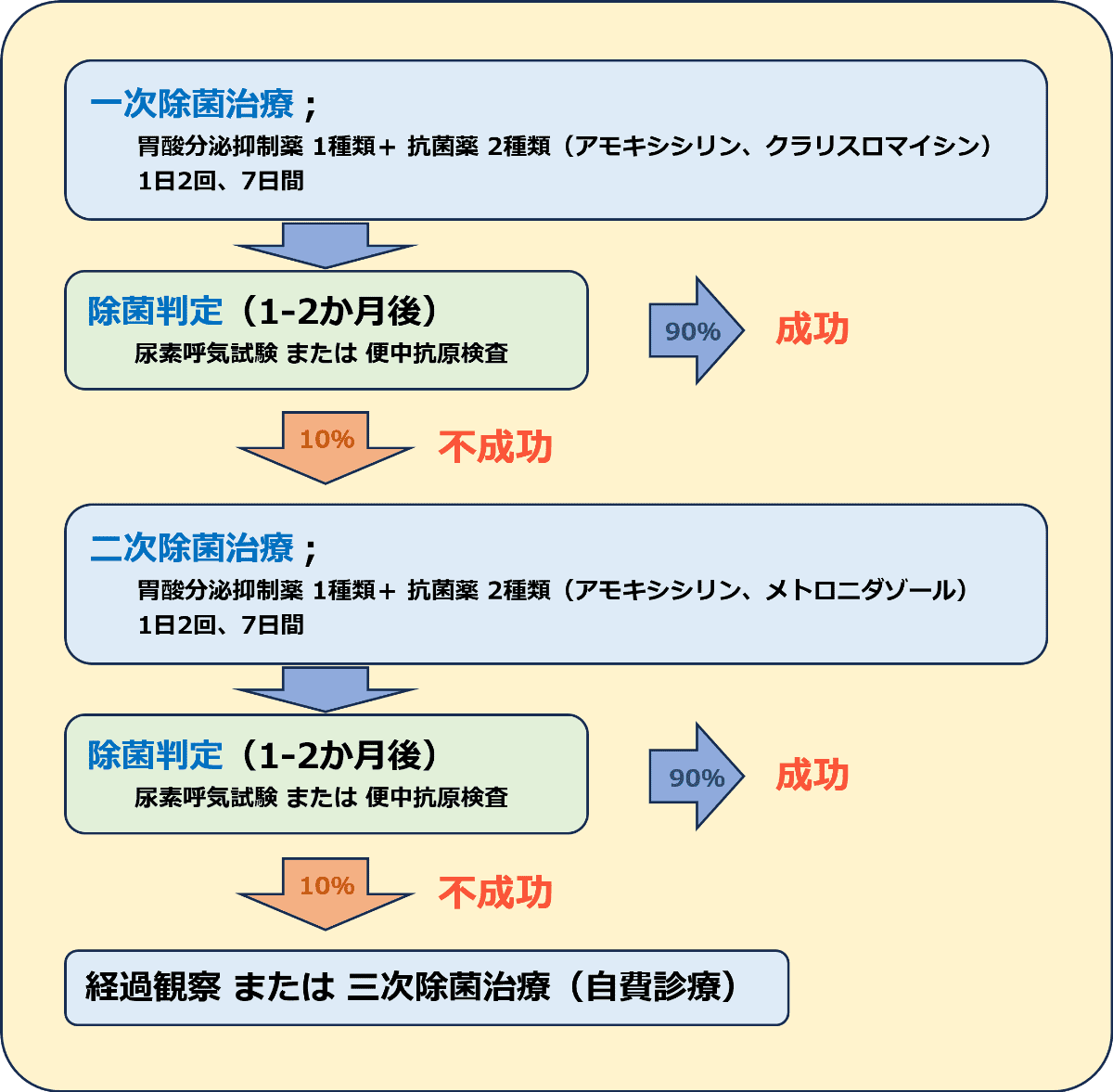
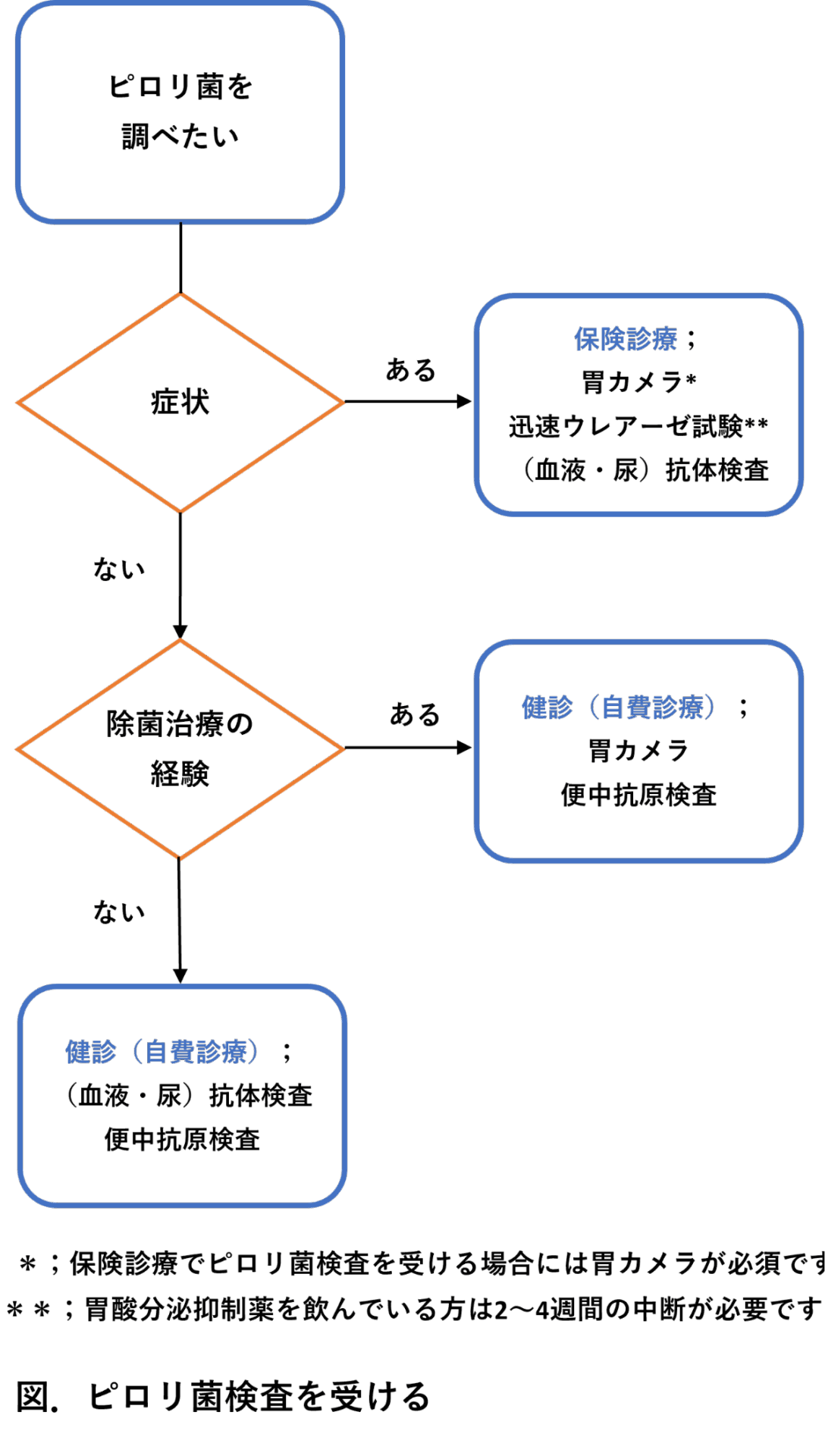
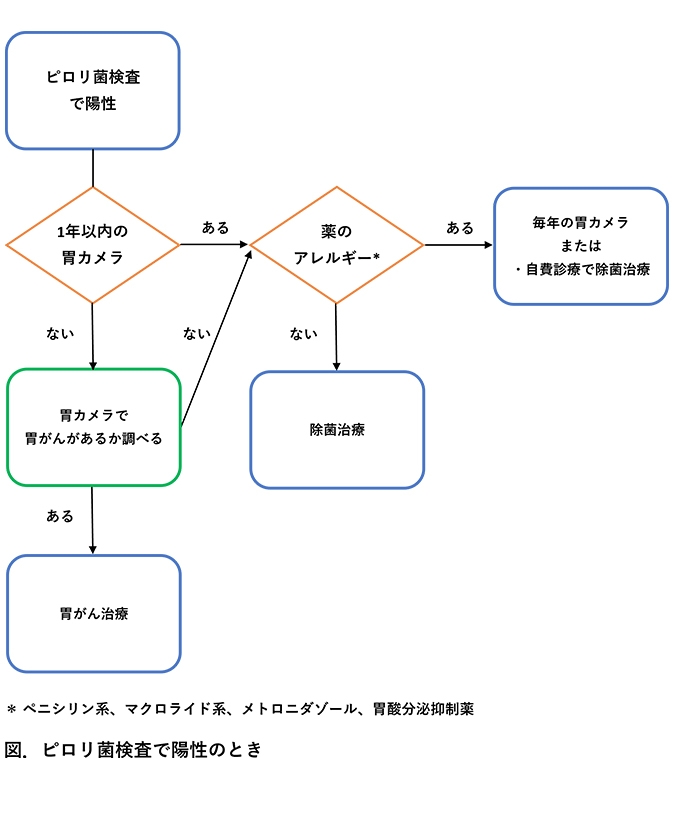
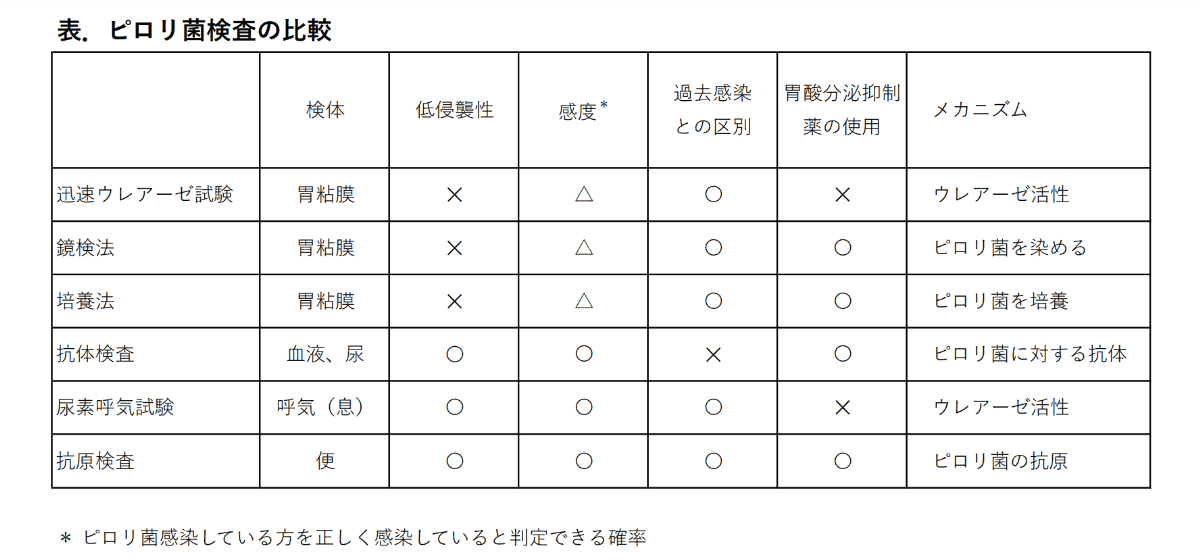
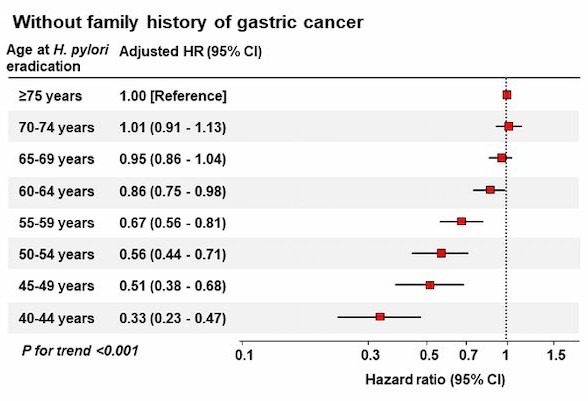
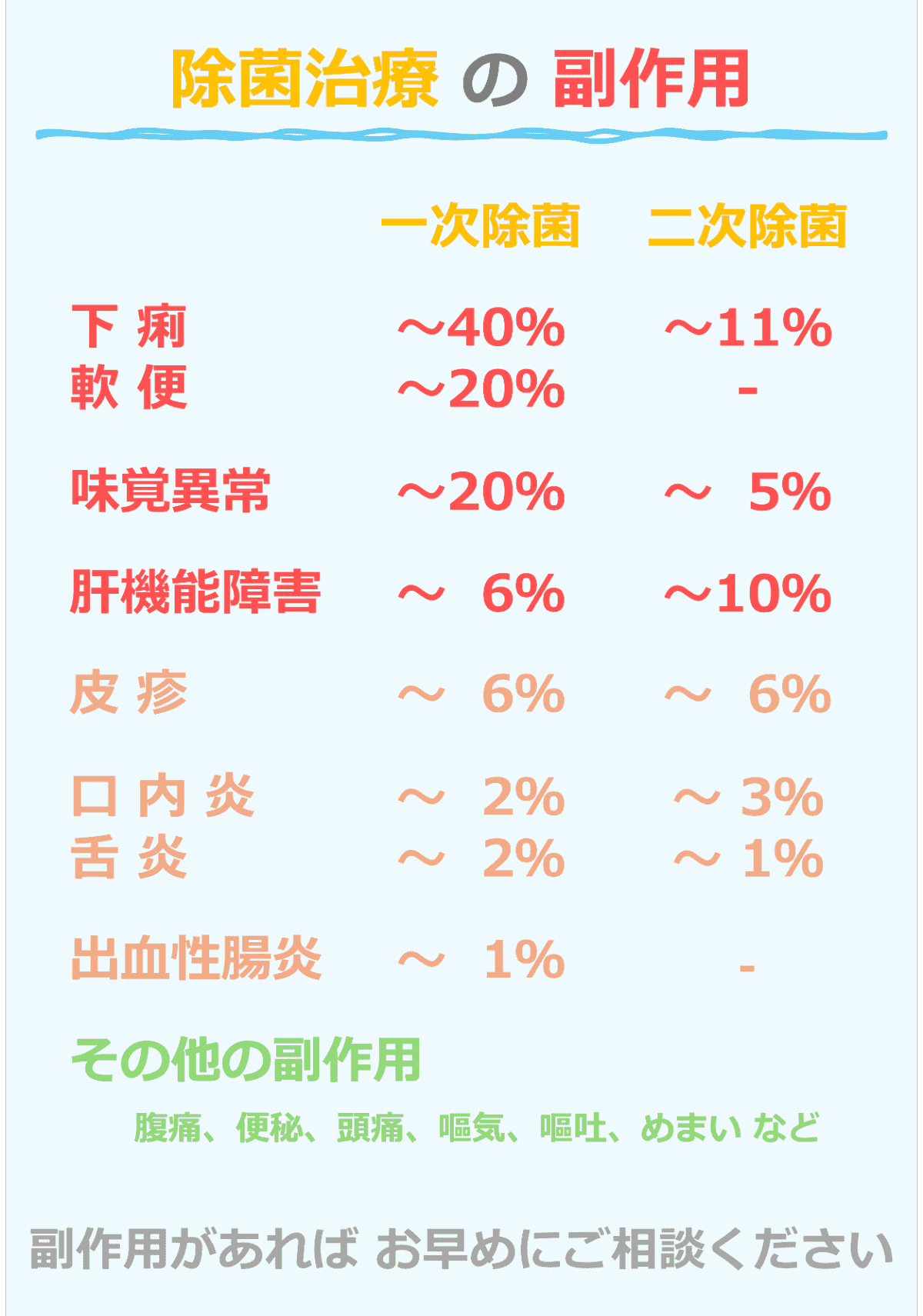
除菌治療薬(1日2回、7日間)をすべて飲み終えたからといって、すぐに除菌が成功したかどうかは分かりません。ピロリ菌が本当にいなくなったかを正確に判定するためには、一定の期間を置いた後の「除菌判定検査」が不可欠です。
1. 除菌薬を飲み終えた直後の受診
7日間の内服が終了したら、まずは一度ご来院ください。ここでは以下の点を確認します。
服用の完遂
7日間、1回も忘れずに飲み切れたかどうか。
副作用の有無
下痢や味覚異常、発疹などの症状が出なかったか。
2. なぜ「8週間後」に判定するのか?
当院では、除菌治療薬を飲み終わってから8週間後を目途に判定検査を行っています。
「なぜそんなに待つの?」と思われるかもしれませんが、これには医学的な理由があります。除菌薬の影響でピロリ菌が一時的に弱まり、数は減っているものの完全には死滅していない「仮死状態」になることがあります。この時期に検査をすると、本当は菌が残っているのに「陰性」と出てしまう「偽陰性(ぎいんせい)」が起こりやすいのです。
8週間という十分な期間を置くことで、判定の正確性を最大限に高めることができます。
3. 除菌判定の主役「尿素呼気試験」の流れ
当院で主に行っているのは、身体への負担が少なく、極めて精度の高い「尿素呼気試験」です。
1
検査当日の準備
より正確な数値を測るため、当日の朝食は食べずにご来院ください。
胃の中に食べ物があると、検査薬の反応が正しく出ない可能性があるためです。
2
検査の手順
- 検査前の一呼吸を専用の袋に採取します。
- 検査用のお薬(錠剤)を少量の水で服用します。
- 服用から20分後、再び専用の袋に息を吐き出します。
3
結果の報告
検査結果は、外部機関での解析を経て約1週間後にお伝えいたします。
4. 判定時の注意点:薬の飲み合わせについて
胃酸の分泌を抑える薬(タケキャブ、ネキシウムなど)を継続して飲んでいる場合、検査結果が正しく出ないことがあります。除菌成功を正しく判断するために、これらの薬は判定検査の2週間前から中断する必要があります。持病の関係で中断が難しい場合は、「便中抗原検査」など別の手法を選択いたしますので、必ず事前にご相談ください。